消化管グループ
GI Group消化管の不調を解決
低侵襲で早期治療を
消化管は日常的な不調から命に関わる疾患まで、幅広い病態が現れる領域です。私たちは内視鏡診断・治療を中心に、患者さまの負担を最小限に抑える低侵襲な医療を目指しています。
疾患の早期発見・的確な治療に努め、チームで連携しながら全人的な診療を心がけています。

消化管(内視鏡)
上部・下部消化管
当科では年間約3000例の上部消化管内視鏡検査、年間約1500例の下部消化管内視鏡検査を行っています。通常の内視鏡観察に加えて色素内視鏡(インジゴカルミン、ヨードなど)、画像強調観察(NBIなど)、拡大内視鏡観察、超音波内視鏡などを使用して病態にアプローチしています。
治療内視鏡としては、ポリープに対するEMR(内視鏡的粘膜切除術)や静脈瘤に対するEVL(内視鏡的静脈瘤結紮術)に加えて早期がんに対するESD(内視鏡的粘膜下層剥離術)や、食道アカラシアに対する内視鏡治療(POEM:経口内視鏡的筋層切開術)を積極的に行っています。

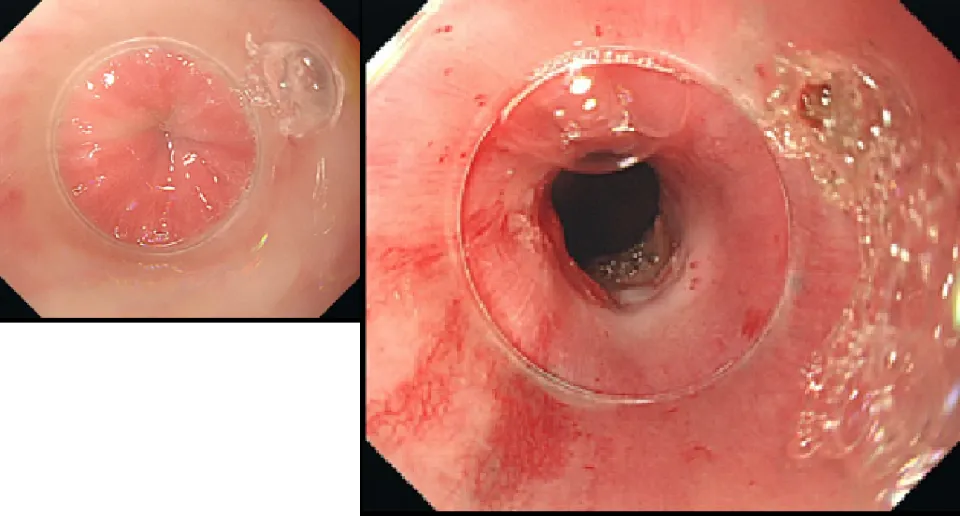
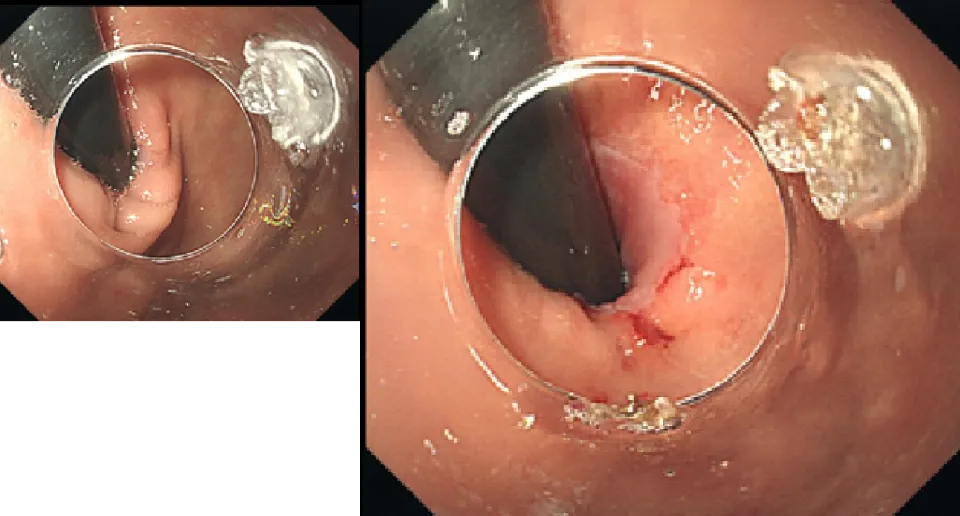
ESD(内視鏡的粘膜下層剥離術)
ESDは消化管の早期がんに対する標準的な治療として確立しており、当科でも積極的に行っております。主に食道や胃、大腸の病変に対して行っており、食道ESDは年間約40例、胃ESDは年間約50例、大腸ESDは年間約30例を施行しています。近年では耳鼻咽喉科領域である咽頭表在がんや、稀な十二指腸腫瘍に対しても治療を行っています。
胃ESD写真
-
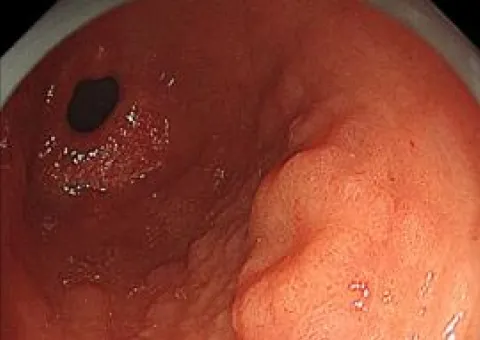
通常観察
-
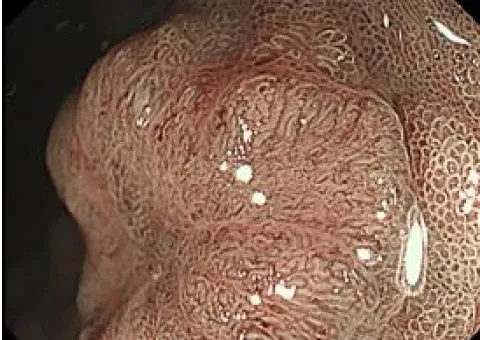
NBI観察
-
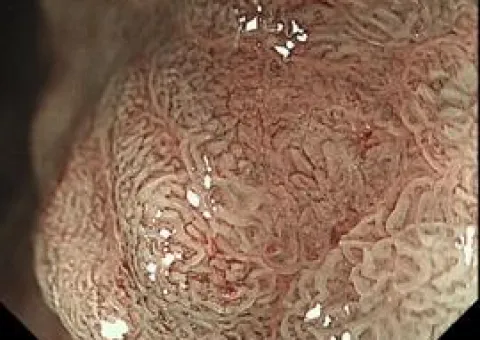
拡大NBI観察
-
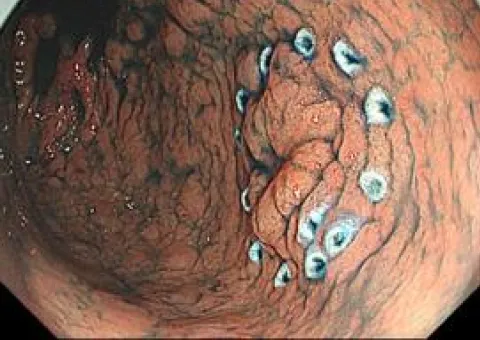
色素内視鏡+マーキング
-
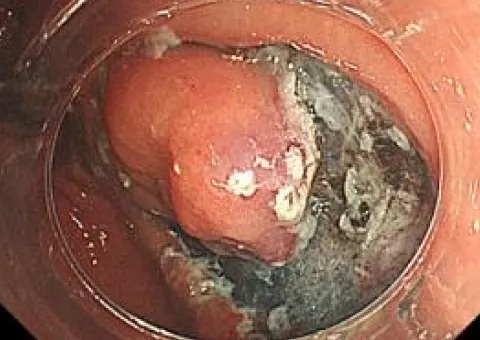
全周切開後
-
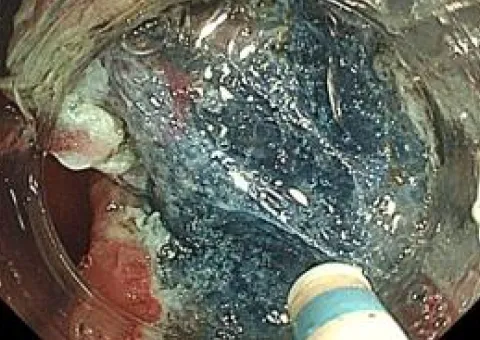
粘膜下層剥離
-
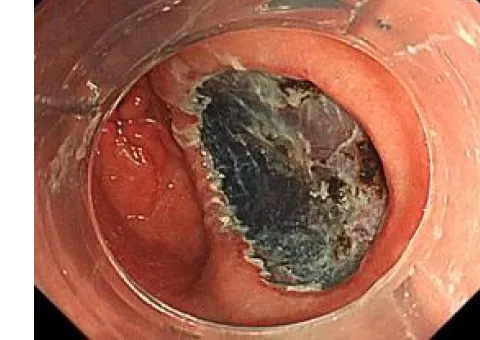
切除完了
-
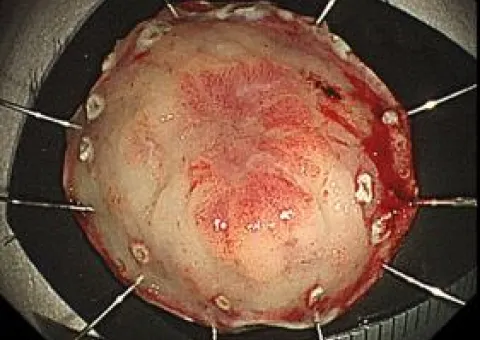
切除病変
大腸ESD写真
-
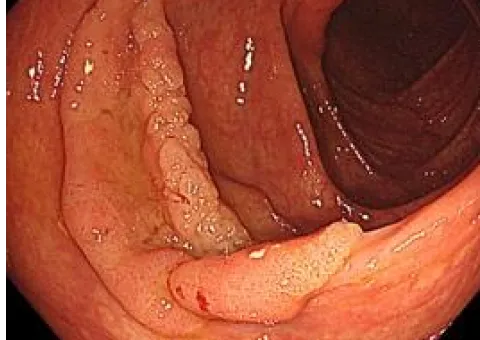
通常観察
-
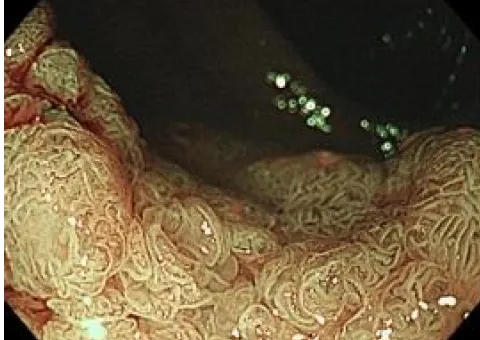
拡大NBI観察
-
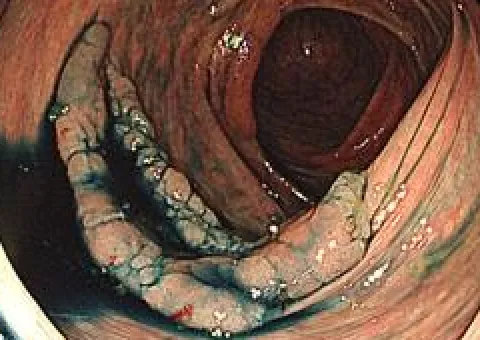
色素内視鏡
-
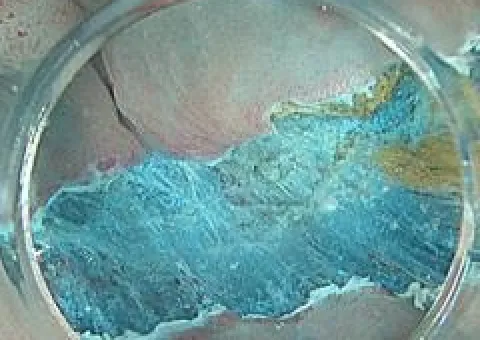
周囲粘膜切開
-
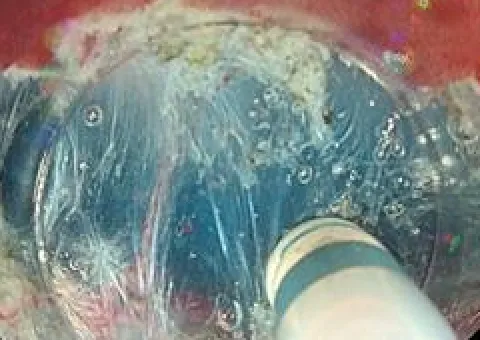
粘膜下層剥離
-
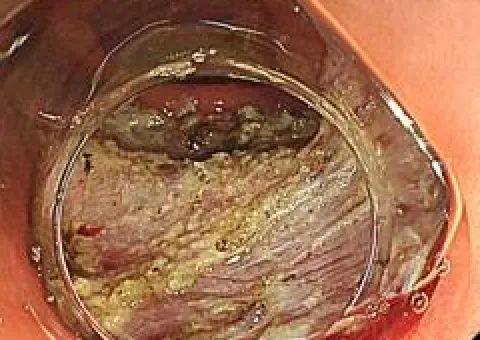
切除完了
-
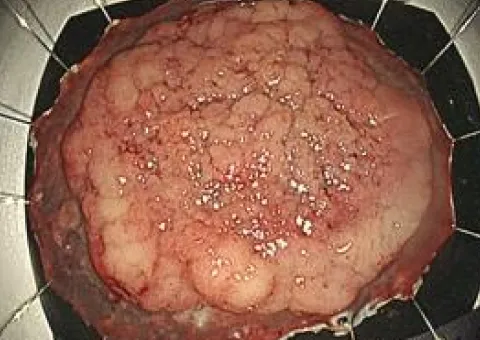
切除病変
POEM(経口内視鏡的筋層切開術)
食道アカラシアは下部食道括約筋の異常により、下部食道狭窄、下部食道弛緩不全が起こり、食事が食道から胃へスムーズに流れない病態です。薬物療法や内視鏡的バルーン拡張術では治療効果が乏しいことが多く、根治術として外科手術(Heller-Dor法)が行われてきました。2008年に井上晴洋先生によって、外科手術で行ってきた筋層切開術を内視鏡的に行う治療法(POEM)が報告され、高い有用性が認められています。当科では2010年11月に導入し、2025年現在では100例以上の症例に対して施行して良好な治療成績を得ています。
POEM写真
-
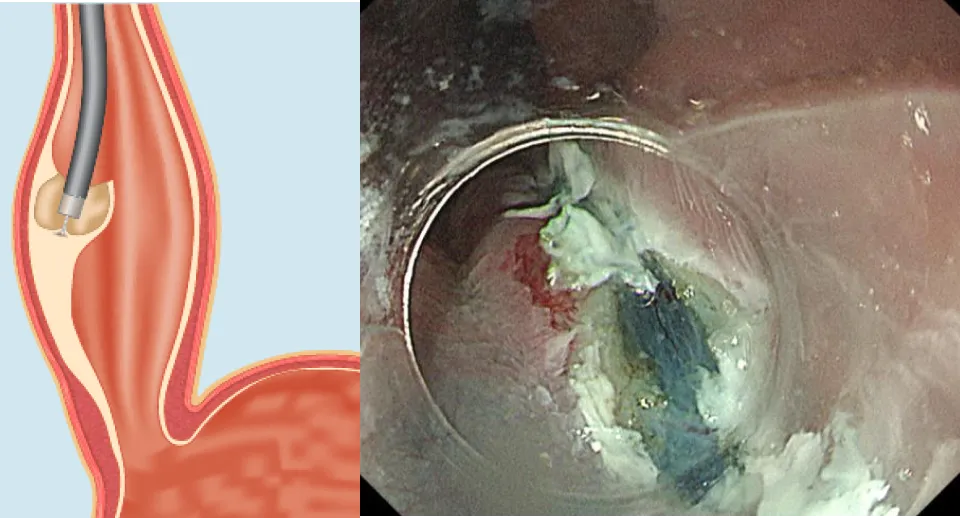
①粘膜切開
-
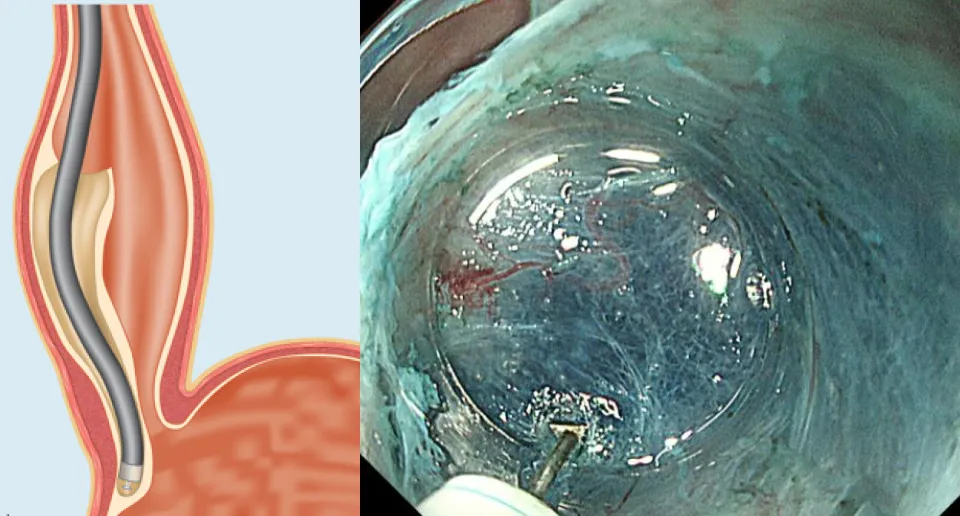
②粘膜下トンネル作成
-
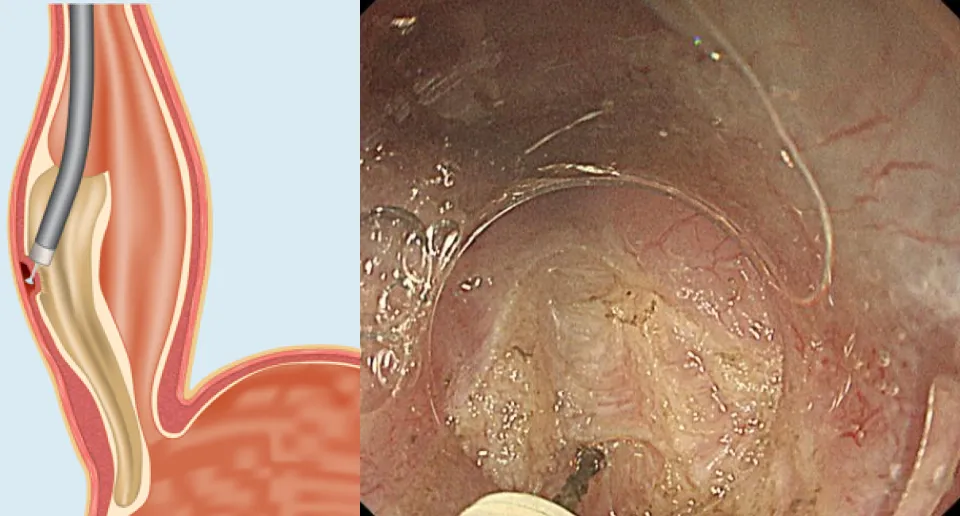
③筋層(内輪筋)切開
-
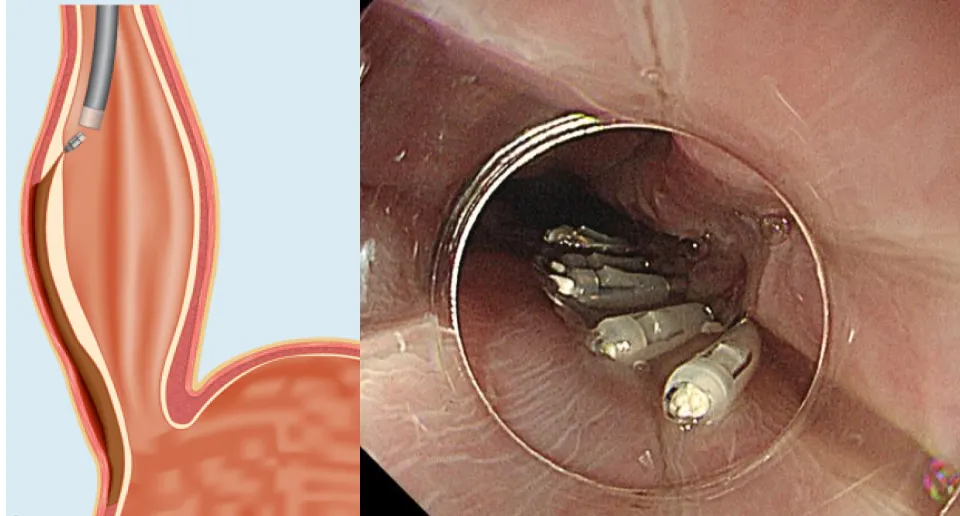
④粘膜切開部の縫縮
イラスト引用元:H Inoue, et al. Endoscopy 42: 265-71, 2010.
POEM前後の比較
炎症性腸疾患(IBD)
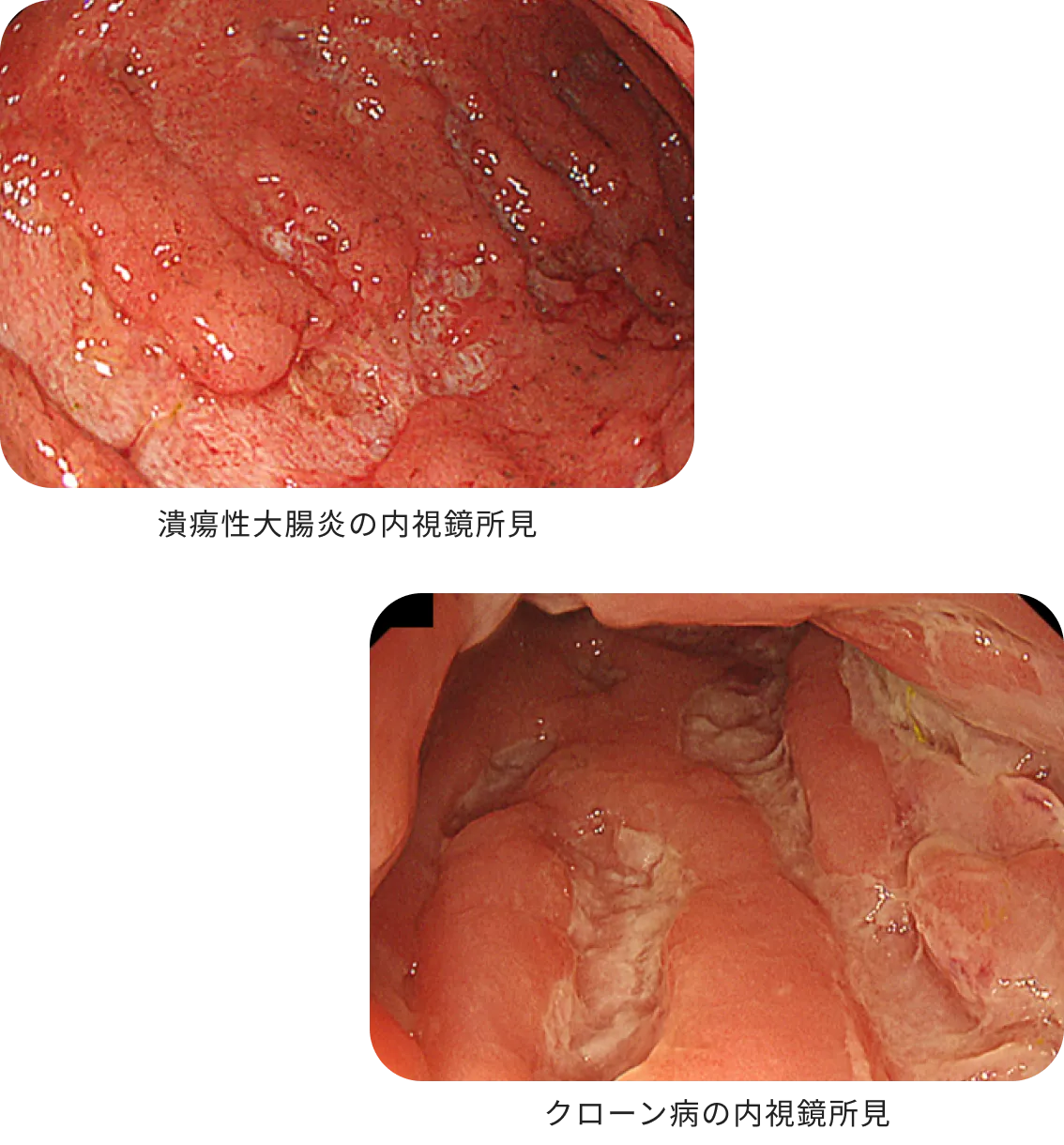
潰瘍性大腸炎(UC)とクローン病(CD)を指す炎症性腸疾患(IBD)は原因不明の消化管疾患です。腸を中心に免疫異常が生じ、難治性の炎症や潰瘍を形成します。どちらも特定疾患(難病)に指定されている病気です。根治治療はなく、一度診断されると長期にわたる治療が必要です。一方で、新規薬剤も次々に開発されており、消化器内科の中でも近年特に発展、注目されている領域の一つです。
IBDは若年者に多く発症します。UCでは血便や下痢、腹痛、発熱などの症状が続き、CDでは治療が遅れると狭窄や穿孔、瘻孔などの合併症を起こし手術が必要となるなど、患者さまのQOLを著しく損ないます。IBDは一昔前までは希少疾患でしたが、患者数は近年急増しており、日本のIBD有病率は世界でもトップクラスです。当科には一般病院やクリニックでは対応の難しいIBD患者さまもご紹介いただいており、最新機器を用いた診断や、新規薬剤を用いた治療を行っています。
IBDの診断
IBDの診断は難しいことが知られています。他に鑑別すべき疾患が多く、非典型的な症例もあるからです。病変が小腸に多いCDでは何年も診断がつかず、進行して発見されることもあります。IBDは早期に発見し、速やかに治療を行うことで、病気の進行・悪化、最終手段である手術を避けることができます。そのため、主に内視鏡を用いた早期かつ正確な診断を行うことが重要です。当科では血液・便検査、上下部内視鏡検査に加え、小腸ダブルバルーン内視鏡やカプセル内視鏡が常時施行可能です。また放射線科と協力し、小腸造影検査やCT・MRI検査にも対応しています。さらに、未成年の患者さまについては、苦痛の少ない検査ができるよう、小児科と連携して検査・診療にあたっています。
IBDの治療
IBDは再燃と寛解を繰り返す疾患であり、長期間の治療が必要になります。また現状ではIBDを完全に治癒させる治療法は残念ながらありません。その一方で、特に難治例の患者さまに対し、高い有効性を示す分子標的薬(生物学的製剤/低分子化合物)が次々と登場しています。それだけではなく、軽症~中等症例に用いる、新規薬剤も登場しており、多くのIBD患者さまに恩恵をもたらしています。これら治療の進歩により発症前と変わらない程に健康な暮らしができている患者さまもたくさんいます。一方で、これらの製剤は患者さま毎に有効性や安全性が異なり、投与経路(内服か点滴か皮下注射か)、投与間隔、薬価、禁忌なども様々です(要するに患者さま毎に向き不向きがあります)。治療選択肢が増えるのは喜ばしいことではありますが、どの薬剤をどの患者さまにどのような順序で使用すればよいかはガイドラインには記載されていませんし、効果を予測する方法はありません。したがって、検査データや患者さまの病勢、希望、ライフスタイルなどをもとに、薬剤を選択する必要があります。治療の事で不安の大きい患者さまもいますが、当科では患者さまに丁寧な情報提供を行い、治療方針についてよく話し合い、より良い治療を選択できるように心がけています。
当科で対応可能なIBD治療
5-ASA製剤、ステロイド、カロテグラストメチル、タクロリムス、アザチオプリン、S1P調節薬(オザニモド)、生物学的製剤(インフリキシマブ、アダリムマブ、ゴリムマブ、ベドリズマブ、ウステキヌマブ、ミリキズマブ、リサンキズマブ、グセルクマブ)、JAK阻害薬(トファシチニブ、フィルゴチニブ、ウパダシチニブ)、血球成分除去療法(GCAP)、栄養療法、内視鏡的バルーン拡張術
IBDの治療
IBDの病態解明、治療の発展を目指し、診療業務に併行して以下のような研究にも取り組んでいます。臨床研究のみならず基礎研究にも取り組んでいます。
- IBDの新規薬剤の有効性と安全性に関する研究
- 腸炎モデルを用いたIBDの発症メカニズムの解明、新規薬剤・バイオマーカーの探索
- IBDにおける薬剤感受性と副作用に関わる因子の探索
専門医紹介
医療関係者の方へ
当グループでは正確な診断・治療と、患者さまの人生に寄り添った医療の提供を目標に掲げています。内視鏡診断・治療を専門とする医師、IBDを専門に診療を行う医師が一丸となって外来、入院対応を行っております。当科では最新の内視鏡機器を取り揃え、内視鏡診療においては耳鼻咽喉科領域や十二指腸病変、食道蠕動運動障害の診断や治療などの特殊な領域にも対応し、IBD診療においては近年発達の目覚ましい分子標的薬治療にも全て対応可能です。
また他科との連携もスムーズであり、必要に応じて外科、耳鼻咽喉科、放射線科、小児科等と協力して治療にあたっています。当科は大学病院という特性上、治療困難例や難治例、他科併診が必要な患者さまなどを中心に診療していますが、診断に迷う症例、基本治療がうまくいかない症例など、どの段階でも構いません。開業医の先生方、医局関連施設の先生方からのご紹介をお待ちしております。